La tensión… ¡A raya!
La hipertensión es una enfermedad muy frecuente, que ocasiona numerosas consultas médicas en los adultos mayores y está condicionada tanto por aspectos hereditarios como por estilos de vida. Se estima que afecta a más de diez millones de adultos en España, y a más del 68 por ciento de los mayores de 60 años.
La hipertensión, habitualmente, es una enfermedad que no da síntomas en sus fases iniciales y a menudo coexiste con otros factores de riesgo cardiovascular como alteraciones del colesterol, diabetes y obesidad. A pesar de que un correcto manejo de la hipertensión acarrea importantes beneficios y de que el grado de conocimiento y tratamiento farmacológico en la población general de España es moderadamente alto, todavía existe un porcentaje elevado de ancianos que no tienen un control regular y aceptable de su tensión.
¿Cómo tomarse bien la tensión?
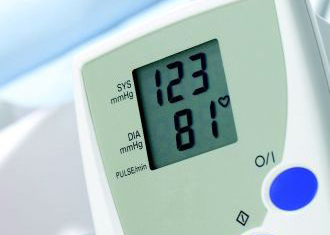
La toma de la tensión arterial es un acto sencillo, pero a menudo se realiza incorrectamente. Es importante que el esfigmomanómetro (aparato que se usa para medir la tensión) sea del tamaño adecuado. Si es muy pequeño de manera proporcional al tamaño del brazo nos puede arrojar una cifra tensional falsamente elevada. El haber fumado, realizado ejercicio o ingerido café previamente también puede condicionar cifras elevadas de tensión arterial temporalmente. La tensión debe medirse en una habitación con temperatura media, habiendo descansado al menos cinco minutos previamente y con el brazo en posición horizontal. Debe medirse en ambos brazos, y debemos quedarnos con la cifra más elevada. El diagnóstico definitivo de hipertensión se basa en al menos tres mediciones de tensión arterial tomadas en dos visitas diferentes.
Es aconsejable que se realice la toma de la tensión en cada visita médica. Algunas personas pueden sufrir incrementos de la tensión al visitar al médico por situaciones de nerviosismo; es lo que se denomina “hipertensión de bata blanca” y debe ser distinguida para evitar iniciar un tratamiento con fármacos de manera innecesaria. En estos casos puede ser muy útil la toma de tensión en el propio domicilio que, además, puede implicar de una manera más activa al paciente para conseguir los objetivos terapéuticos marcados. Otro concepto a tener en cuenta es el de pseudohipertensión, que se produce cuando aparecen cifras tensionales sistólicas falsamente elevadas por culpa de una rigidez arterial excesiva que impide su colapso al inflar el manguito.
Tratamiento
Una vez diagnostica la enfermedad es importante identificar sus causas, evaluar la posibilidad de daño en diferentes órganos, valorar otros factores de riesgo vascular añadidos e identificar los posibles obstáculos o barreras a la adherencia al tratamiento. El objetivo de tratar la hipertensión arterial en el anciano es el de reducir los riesgos asociados a su presencia. A pesar de los consensos internacionales, no hay unas cifras de tensión que nos sirvan de manera universal dada la heterogeneidad de la población anciana. Cada persona debe fijarse con su médico de referencia unos determinados objetivos de acuerdo a su situación clínica. El médico realizará un examen físico, un electrocardiograma y unos análisis de sangre y orina. En algunas circunstancias es aconsejable realizar un ecocardiograma (es una ecografía del corazón).
El paso inicial y a la vez fundamental es establecer una serie de medidas no farmacológicas mediante modificación de estilos de vida salvo que las cifras de tensión sean muy elevadas, en cuyo caso es probable que se necesite iniciar un tratamiento farmacológico a la vez. Otro factor condicionante a la hora de iniciar el tratamiento farmacológico es la presencia de alguna otra patología concomitante como la diabetes, la insuficiencia renal, la insuficiencia cardíaca, el tabaquismo o el infarto de miocardio previo.
Existen diferentes tipos de tratamientos farmacológicos, entre los que destacan los diuréticos, los inhibidores de la enzima conversora de angiotensina (IECA), los bloqueantes del receptor de angiotensina II (ARA-II), los calcioantagonistas o los betabloqueantes, así como combinaciones de varios de ellos, entre otros. El inicio del tratamiento farmacológico depende de la duración, gravedad y de las enfermedades adicionales. Estas enfermedades concomitantes nos pueden ayudar también para elegir el fármaco más apropiado. Por ejemplo, en pacientes con angina puede orientar al facultativo responsable a usar un beta bloqueante, si existe insuficiencia cardíaca o diabetes un diurético, un IECA o un ARA-II. En varones con hiperplasia prostática se puede añadir una alfa bloqueante a otro tratamiento convencional.
El inicio del tratamiento debe ser con dosis bajas y aumentarlo de manera progresiva en base a la respuesta terapéutica. Esto se debe a que los ancianos son más susceptibles a los efectos secundarios, lo cual obliga a monitorizar de manera rutinaria la evolución de la tensión. También es importante vigilar los posibles efectos secundarios realizando controles analíticos para ver el valor de iones como el sodio o el potasio o la creatinina.
Modificación de estilos de vida
Estas modificaciones son en realidad una serie de medidas de sentido común buenas para la salud física y emocional. Por ejemplo, dejar de fumar, perder de peso si se es obeso, tener una vida activa, reducir la sal y grasas en la dieta, consumir más fibra o moderar el consumo de alcohol. Los tipos de ejercicio recomendables son muy variados aunque se aconseja ejercicio aerobio moderado como por ejemplo pasear, bailar o nadar.
Destacado:
Modificaciones de algunos estilos de vida en el manejo de la hipertensión arterial e impacto en las cifras tensionales *
| AModificación | Recomendación | Reducción aproximada de tensión arterial sistólica por dicha modificación |
| Reducción de peso | Mantener peso corporal normal (IMC 18.5-24.9 kg/m2) | 5-20 mm Hg cada 10 kg de peso perdidos. |
| Dieta DASH. | Consumo de frutas, verduras y productos lácteos pobres en grasas (totales y saturadas). | 8-14 mm Hg. |
| Reducción de sodio de la dieta. | Reducir la cantidad de sodio de la dieta por debajo de 100 mEq/L (2.4 g de sodio o 6g de cloruro de sodio). | 2-8 mm Hg. |
| Actividad física. | Realización de ejercicio regular aeróbico como paseos a paso ligero (al menos 30 minutos al día la mayoría de los días de la semana). | 4-9 mm Hg. |
| Consumo moderado de alcohol. | Limitar el consumo a no más de 2 vasos al día en la mayor parte de hombre y a 1 vaso al día en mujeres o personas con poco peso. | 2-4 mm Hg. |
* Para la reducción global del riesgo cardiovascular, es fundamental el cese de tabaquismo. Los efectos de la implementación de estas medidas son dosis y tiempo-dependientes y podrían ser mayores en algunos individuos. IMC: Índice de masa corporal (altura en kilogramos / altura en metros al cuadrado). DASH: Dietary Approaches to Stop Hipertensión.
¿Cómo se interpretan las cifras?
La medición de la tensión arterial se realiza habitualmente con dos números separados por una línea, como por ejemplo 120/80. La primer cifra indica la tensión sistólica y la segunda la diastólica. Hay al menos dos tipos de hipertensión en las personas mayores. La hipertensión clásica es cuando ambas lecturas de tensión (la sistólica y la diastólica) están por encima de la normalidad (habitualmente las cifras son menores de 140/90). Por otro lado, la hipertensión sistólica aislada es cuando solo la sistólica es mayor de los normal (>140), mientras la diastólica es normal (<90).
Sumarios:
-
Se considera hipertensión arterial a las cifras de tensión arterial mayores a 140/90.
-
La hipertensión arterial condiciona numerosas complicaciones. Entre otras, incrementa el riesgo de ictus, insuficiencia cardíaca, infarto de miocardio, insuficiencia renal, aneurismas y de muerte.
-
El envejecimiento se asocia a cambios en la estructura de las paredes de los vasos sanguíneos que conducen a una menor distensibilidad y alteraciones que eventualmente provocarán una afectación cardíaca.
- El tratamiento de la tensión arterial en mayores de 80 años condujo a una reducción del 30 por ciento de ictus, 23 por ciento de muertes cardíacas, 64 por ciento menos casos de insuficiencia cardíaca y descenso del 21 por ciento en la mortalidad por cualquier causa.